私たち日本人が困っている症状のトップ3は
「腰痛」「肩こり」「関節痛」で
この症状で困っている人々は増え続けています。
医学が進歩しているのに
腰痛や肩こりで困っている方が一向に減らないのはなぜでしょう?
1980年代、故ケネディー大統領の主治医であったTravell博士とSimons博士により
筋や筋膜などに生じるしこりトリガーポイントが
痛みをはじめとするさまざまな症状を引き起こしているという論文を発表しました。
それらの症状は
筋筋膜性疼痛症候群 myofascial pain syndrome:
MPSと名付けられました。
この概念から痛み症状を見ると痛みの原因がよく見えてきます。
不定愁訴(自律神経失調症)とされたり
精神的な問題とされてきた様々な身体の不調も
筋筋膜性疼痛症候群の視点で治療を行うと軽減したり消失することが多くみられます。
しかし、この筋筋膜性疼痛症候群という概念は
我が国の医学では取り上げられておらず
医師の方をはじめ治療に関わっておられる
多くの方がこの概念を知らないという状況にあります。
MPSが臨床医に認められない最大の理由は
MPSが画像診断、病理検査、血液検査など
現代医学的診断で重要視されている客観的な
所見として捕らえられないためであると考えられる。
現在わが国の医学部の講座でこのMPSについて研究
教育しているところはほとんどない。
MPSについて教育を受けていない医学部生は
卒業後もその存在を知ることなく診療を行うため
現実には多数存在しているMPSの患者たちを
前にしながら正しい診断、治療が行えないのである。
(医道の日本 第730号 2004年
特集-臨床とトリガーポイント)より一部引用
私たちは痛みやこりの本当の原因を
多くの方に知って頂くことで痛みを早く取り除き
何年も、何十年も痛みで苦しむという不幸な状況を転換できると考えています。
また身体的、心理的、経済的な痛みを伴う手術も
筋や筋膜に対する適切な処置を行うことで避ける事ができると考えています。
ようやく2009年3月4日(水)にNHKの番組で
頑固な凝り、慢性痛の真犯人としてトリガーポイントが取り上げられましたが、
これが我が国の常識となるにはまだまだ相当な年月を要すると思います。
多くの方が『痛む場所に原因がある』と思われていますがトリガーポイントが起こす痛みには
「関連痛」という現象があり、しこりがある場所から遠く離れた所にも痛みを感じさせます。
関連痛とは?
トリガーポイントの特徴のひとつとして
「関連痛」を引き起こすという現象があります。
これは痛んでいる場所に原因となるしこりが見あたらず痛む場所とは離れた所に
原因となるしこりがあるという現象です。
この現象はすでに19世紀中頃には知られていて、
1938年には Kellgren教授によって詳しい報告がされています。
濃度6%の食塩水筋肉に注入すると、
注入した場所から離れた所に痛みを引き起こしたという研究です。
この痛みは神経の走行に沿って現れるわけではなかったので神経痛ではなく
「関連痛」と呼ばれる事になりました。
この関連痛はそれぞれの筋に特有のパターンがあり筋だけでなく腱、靭帯、骨膜および
皮膚の刺激でも生じる事を報告しています。
「筋膜痛と機能障害 トリガーポイント・マニュアル」で紹介されている関連痛の中で
もっとも遠くまで痛みを放散するのは
ヒラメ筋トリガーポイントで何と同側の頬に痛みを感じさせます。
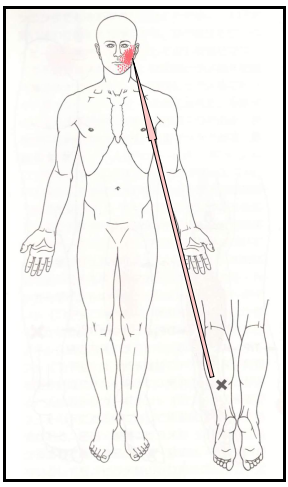
(イラスト図出典:『Myofascial pain and Dysfunction The Trigger Point Manual』 より引用・改変)
つまり「頬が痛む」からと言って頬の治療をしても痛みは軽減せず
ヒラメ筋のトリガーポイントを弛めると痛みが緩和するという事です。
従ってこの「関連痛」を前提とした痛み医療が行われなければ痛みが緩和されずに
長年苦しむという事になります。
症状の連鎖が始まる
「関連痛」が生じ始めますと痛みを感じている
領域の筋肉も影響を受けトリガーポイントが形成されて行きます。
二次的なトリガーポイントが生じ
またこのトリガーポイントが関連痛を起こし始めると三次的なトリガーポイントが生じてきます。
このように痛みが痛みを呼ぶという連鎖が
始まりますので痛みの元を早期に治療する必要があります。
しかし関連痛の概念が無ければ痛むところだけの治療となり痛みを起こしている元へのアプローチがなされないため痛みが拡がって行くことになります。
なぜ遠く離れた所に影響が出るのか?
なぜ神経の走行と関係のない離れた部位で痛みを感じるのか?
という事については諸説がありますが
「筋膜の連鎖」という視点で考えますと納得できます。
私達は身体を維持したり動かしたりするときに個々の筋の働きではなく
「筋膜の繋がり」を使っています。
動作痛や動作に制限があるような場合は
この「筋膜の繋がり」で原因を考えることがとても大切でこれを「筋膜ライン」と呼びます。
関連痛は筋膜の繋がりの中で起きている?!
下図は「深前線」と呼ばれる筋膜ラインで
私達の姿勢を維持したり、ある動きをする時に支持をする重要な働きをしています。
側頭部-咀嚼筋から始まり、身体の深部を通って脚の内転筋に繋がり、
さらにそこから後ろ側に回って下腿を通り足底まで繋がっています。
つまり「下腿と咀嚼筋は同じ筋膜ライン上にある」という事です。
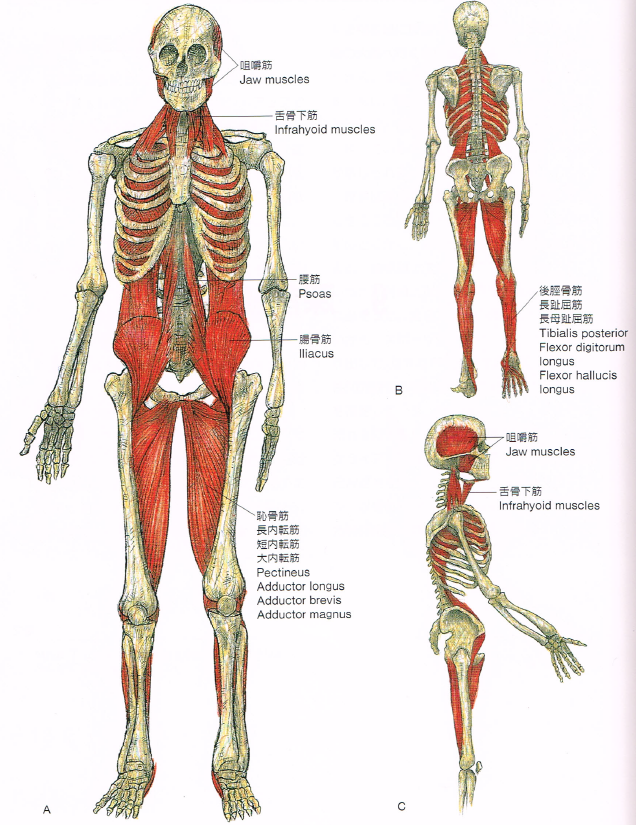
(医学書院刊:アナトミートレインより引用)
このように、一見何の関係もないように見える「関連痛」ですが
筋膜の繋がりとして見るとよく理解出来ます
この関連痛があるため、
実は痛み方には3つのパターンがあるのです。
痛み方の違いを知らなければ的確な痛み治療はできません。
①痛む場所にトリガーポイントがある。
これはとても分かりやすい痛み方です。
この痛み方であれば従来の治療法、湿布を貼ったり指圧するなどでも効果を発揮します。
②別の場所にあるトリガーポイントの痛みを感じている。
これが「関連痛」という現象です。
つまり痛んでいる場所には原因がないと言うことです。
よって痛む場所への治療、即ち湿布を貼ったり指圧をしたり、鍼を打っても
痛みには効果を発揮しません。
これが長年痛みが楽にならない原因です。
関連痛を起こしている所が分かれば速やかに痛みを軽減させることが可能となります。
③上記2つの痛みを同時に感じている。
これもやっかいな痛みです。
痛む場所にトリガーポイントがあり
他のトリガーポイントの痛みも同時に感じていますので
痛む場所を治療してもイマイチスキッとしない・・・という事になります。
トリガーポイントセラピー3つの視点
慢性化した痛みやこりなどのつらい症状を軽減するには次の視点が重要です。
- 治りにくい原因を見つけそれを解決する
(治癒力阻害因子・永続化要因) - 筋筋膜性疼痛症候群の視点で痛む部位だけの治療ではなく痛みの原因を治療する
- トリガーポイントを効果的に治療するスキルを用いる
トリガーポイントを不活性化するには
①トリガーポイントに直接アプローチする方法
②トリガーポイントを含む筋・筋膜全体にアプローチする方法
③筋の神経的作用を使ったりバランスを整えるなど間接的に治療する方法
など様々な治療法があります。
「トリガーポイントマニュアル」で取り上げている永続化要因(治りにくく、再発しやすい要因)主なものは次の通りです。
【構造的要因】
- 下肢長不等(脚の長さに差がある)
- 半側小骨盤(どちらかの骨盤が小さい)
- 短い上腕(体幹に対して短い上腕:立位で肘が骨盤につかない)
- モートン足構造(足の第2中足骨が長い)
- 姿勢
【生理的要因】
- ビタミン・ミネラル不足
- 甲状腺機能低下症
- 低血糖症
- 痛風体質ビタミン、ミネラルの欠乏症は筋痛が治りにくくなる事に関わっています。
1)慢性的な痛みを持つ患者のほぼ半分は永続的な回復を得るためにビタミン不足の問題を解決する必要がある。2)患者が筋膜治療に全く反応せず、または一時的な回復しか得られない場合まずビタミン欠乏症の検査が必要。3)ビタミン不足⇒筋肉の収縮に必要なエネルギー代謝の減少、
⇒神経系に於ける刺激受容性を増大4)ミネラル不足⇒神経系に於ける刺激受容性を増大5)自覚されていないビタミン欠乏症の罹患率は異常に高い。
(Travell&Simons)ビタミン類の内、特に筋筋膜性疼痛の症状に関わるのはB1、B6、B12、葉酸、Cでミネラルでは、カルシウム、鉄分、カリウムです。
ビタミン不足は筋肉のエネルギー代謝を減少させ神経系に対しては刺激受容性を増大させるため筋痛の問題に大きな影響を与えます。
ミネラルの欠乏症は筋痛症の刺激受容性の増大に関わり筋繊維の興奮収縮や神経の伝達などにも関わっています。慢性的な痛みの症状を持っている人の半数にビタミン、ミネラル不足が見られ、
これらに不足がある人は痛みからの根本的な回復を得るにはこの問題の解決が欠かせません。
引用:トリガーポイント研究所より